كاتب الموضوع :
نور
المنتدى :
المنتدى الطبي - Medical Forum
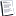
اللانظميــــــات:
آليات منشأ اللانظمية
إذا أدخل مسرى دقيق إلى خلية عضلة قلبية واحدة فيمكن تسجيل كمون الفعل بقياس فرق الكمون بين داخل الخلية وخارجها ( داخل الخلية سلبي ) .
إن كمون الغشـاء أثناء الراحة في خلية بوركنجي طبيعية يبلغ حوالي - 90 ميلي فولت نسبة إلى خارح الخلية .
فإذا نزع استقطاب الكمون الغشائي إلى مستوى عتبة معين ، حدث كمون الفعل مع ارتفاع سريع ( طور 0 ) ثم يعود باتجاه الصفر من الارتفاع السريع البدئي أو ما يسمى بعودة الاستقطاب المبكر ( الطور I ) ثم يعقبه خط أفقي أو مستوي ( الطور 2 ) ثم يحدث عودة استقطاب سريع ( الطور 3 ) ثم كمون غشائي أثناء الراحة ونزع الاستقطاب الانبساطي ( الطور 4 ) .
يحافظ على كمون الراحة الطبيعي بالإبعاد الفاعل للصوديوم ( يحتاج لقدرة ) وتجميع البوتاسيوم داخل الخلية ، وينجم الطور 0 بصورة رئيسية عن انفتاح قنيات غمد الليف العضلي لدخول الصوديوم إلى عضلات الأذين والبطين وخلايا جهاز هيس - بوركنجي .
أما الكالسيوم فهو مهم في الحفاظ على المستوى الأفقي لكمون الفعل للخلايا التي تعتمد على قنيات الصوديوم السريعة وعلى توليد فعل كمون الطاقة في الخلايا التي تعتمد على قنيات الكالسيوم البطيئة كخلايا العقدة الجيبية والعقدة الأذينية البطينية .
أما الطور الثالث فيعتمد بصورة رئيسية على تيار البوتاسيوم المتجه إلى الخارج ، وعلى عودة الغشاء إلى كمونه السلبي أثناء الراحة خلال الانبساط الكهربائي.
والذاتية Automaticity هي صفة بعض النسج القلبية التي تخضع بصورة عفوية لعودة الاستقطاب التدرجي للطور الرابع حتى تصل إلى كمون العتبة ثم يبدأ في هذه الخلية كمون الفعل الذي ينتقل من خلية إلى أخرى .
توجد الذاتية الطبيعية في نسيج العقدة الجيبية وفي بعض النسج الأذينية الوصلية وفي الغصن وفي ألياف بوكنجي .
مخطط كمون العمل ،أجري من نسج قلبية مختلفة وضعت ونسقت مع تخطيط حزمة هيس وتخطيط قلب كهربائي لتوضيح التزامن خلال دورة قلبية واحدة . SN =كمون العقدة الجيبية 0 A = كمون العضلة الأذينية . AVN = كمون العقدة الأذينية البطينية PF =كمون ألياف بوركنجي عن Purkinjie . V =كمون العضلة البطينية . HB =تخطيط حزمة هيس . II =الاتجاه II في تخطيط القلب الكهربائي . H - A البرهة المقاسة في تخطيط حزمة هيس تساوي بالتقريب زمن النقل الأذين إلى العقدة الأذينية البطينية V - H = زمن النقل التقريبي من حزمة هيس إلى ألياف بوركنجي .
تطلق العقدة الجيبية إيزاعاتها بسرعة أكبر من الخلايا الأخرى لذا فإنها الناظم الطبيعي للقلب . والناقلية Conduction هي انتقال الإيزاع القلبي وأكثر ما تتأثر بشدة وارتفاع وسرعة الطور ( 0 ) من كمون الفعل .
والعصيان ( الحران ) Refractoriness هو من خواص النسيج القلبي ، فإذا حدث تنبه خلال فترة العصيان ، وهي تأتي مباشرة بعد حدوث كمون فعل سابق فيخفق هذا التنبه في إحداث كمون فعل آخر ، ويتعلق تعلقاً وثيقاً في مدة الطور الثالث من كمون الفعل القلبي في أكثر النسج القلبية .
ومع أن الجملة العصبية الذاتية قد توثر في النسج الأذينية والبطينية تأثيراً بسيطاً فإن أشد هذه التأثيرات تقع على العقدة الجيبية والعقد الأذينية البطينية يؤدي تنبيه الودي إلى زيادة سرعة الذاتية وإلى زيادة سرعة الناقلية ، بينما يكون تأثير تنبيه نظير الودي ( المبهم ) معاكساً .
تفعل المستقبلات الضغطية في الجيب السباتي المتوضعة عند تفرع الشريان السباتي الباطن والظاهر ، العصب الجهم عندما يرتفع الضغط الشرياني وبصورة انعكاسية تبطؤ سرعة القلب وسرعة الناقلية عبر العقدة الأذينية البطينية .
يقسم منشأ اللانظمية القلبية إلى اضطراب في توليد الإيزاعات وإلى اضطراب في نقل الإيزاعات والمشـاركة بينهما.
لا يمكن لأحد أن يحدد آلية أكثر اللانظميات بصورة مطلقة ، ولكن قد تفسر أو تنسجم أي من اللانظميات مع آلية كهربائية فيزيولوجية معينة .
ويعرف اضطراب شكل الإيزاع بأنه سرعة غير ملائمة في إفراغ الناظم السوي ( العقدة الجيبية ) أو تفريغ غير طبيعي من ناظم هاجر يغتصب السيطرة على النظم الأذيني أو البطيني .
جدول يبين أسباب اللانظميات:
اضطراب نقل التنبيه
اضطراب تشكل التنبيه
إحصار القلب ، عودة الدخول
تسرع القلب الانتيابي فوق البطيني
تسرع قلب أذيني مع أو بدون إحصار نظم وصلي متسارع
تسرع القلب المتبادل باستعمال ممر إضافي ( وولف باركنسو وايت )
تسرع قلب وصلي غير انتيابي
الرفرفة الأذينية
نظم بطيني ذاتي متسارع
الرجفان الأذيني
نظم إضافي Parasystole
تسرع القلب البطيني
الرفرفة البطينية
الرجفان البطيني
واحد منهما أو كلاهما
تقبضات مبكرة أذينية أو وصلية أو بطينية
الرفرفة والرجفان
تسرع القلب البطيني
ويسمى الإفراغ طبيعي السرعة للناظم الثانوي والذي يسيطر على النظم القلبي عندما يبطؤ النظم الجيبي بضربات الهروب أو نظم الهروب .
بينما يسمى الإفراغ السريع غير الطبيعي لناظم منتبذ ( زيادة الذاتية غير الطبيعية ) والذي يغتصب السيطرة على النظم القلبي من الآلية الجيبية بالمركب المبكر ، ويسمى إذا حدث بصورة متلاحقة بالتسرع المنتبذ .
قد ينجم النظم الإضافي Parasystole عن ذاتية شاذة تعزى إلى ناظم أذيني بطيني منتبذ ينفرغ بصورة منتظمة ، ويبدو أنه محمي من النظم القلبي المسيطر بحصار الدخول .
لذا يمكنه إزالة استقطاب العضلة القلبية بصورة متقطعة كلما كانت العضلة القلبية قابلة للتنبيه ، ولكنه لا ينطلق اعتماداً على النظم الطبيعي المهيمن .
وبالإضافة لذلك فقد يكون لهذه البؤرة الشاذة درجات مختلفة من حصار الخروج ، لذا فقد تخفق أحياناً بإزالة استقطاب العضلة القلبية في الوقت الذي يتوقع حدوثها .
أما الصفات الخاصة بالنظم الإضافي فهي :
1 - مركبات خوارج انقباض بطينية من نظم إضـافي يفصـل بينهما مسافة محددة أو من مضاعفاتها .
2 - لا توجد هنالك فاصلة ثابتة بينها وبين المركب الطبيعي الذي يفصلها ، كما هو الحال في خوارج الانقباض البطينية والتي هي ليست نظماً إضافياً .
3 - حدوث المركبات الاندماجية أحيانا بين النظم الإضافي والنظم الطبيعي .
تتضمن اضطرابات نقل الإيزاعات القلبية تأخر النقل والإحضار الذي تنجم عنه اللانظميات البطينية وكونه أساس عودة الدخول والتي هي أكثرالآليات شيوعاً في حدوث اللانظميات ، يمكن لعودة الدخول أن تحدث في مستوى من الجهاز الكهربائي القلبي بما فيها العقدة الجيبية والأذين والعقدة الأذينية البطينية وجهاز هيس بوركنجي والعضلة القلبية البطينية .
وللنسج القلبية الطبيعية تجانس نسبي في الناقلية والعصيان حيث أن الإيزاع الذي يبدأ في العقدة الجيبية يسير خلال الأذين والعقدة الأذينية البطينية وجهاز هيس بوركنجي ، وينتهي بنزع استقطاب عضـلات البطين المنتظم .
وعندما ينزع استقطاب كافة النسج يحدد هذا الإيزاع إذ لا يوجد نسيج آخر ليفعله . ولكن ، يمكن لنظم عودة الذخول أو النظم التبادلي أن يحدث ضمن نظم مختلفة أو معايير خاصة ، فيؤدي إلى تفعيل مستمر للأنسجة محدثاً تسرع القلب .
ولكي تحدث عودة الدخول يجب أن يكون هنالك ممران منفصلان وظيفياً تسمح للإيزاع بأن يمر باتجاه واحد وبممر واحد إلى الأسفل ولكنها تحصره في الممر الآخر .
لذا يمكن للممر الذي له فترة عصيان أطول أن يحصر إيزاعاً مبكراً من المرور إلى الأمام . أما الممر الأول والذي له فتة عصيان أقصر مع ناقلية ابطأ فينقل الإيزاع -متأخراً إلى الممر المشرك البعيد ، وهذا يسمح له بالمسور بالطريق الراجع عبرالممر الثاني ليجد النسج القريبة قابلة للتنبيه . وإذا استمرت هذه الحركة الدائرة فيحدث تسرع قلب .
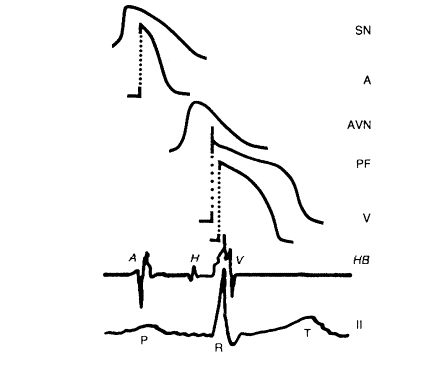
الشكل التالي يبين آلية عودة الدخول:
يتطلب حدوث عودة الدخول وجود ممرين منفصلين يتصلان في مبدئهما وفي نهايتهما . يوضج الشكل A تنبيهاً مبكراً ينحصر عند سيره إلى الأمام في الممر a ( الخط المزدوج ) لكنه ينتقل عبر الممر b ، لكن بتأخر متوسط في النقل (الدم المتموج ) . يحلول التنبيه أن يرجع عبر الممرء لكنه صادف نسجاً عاصية . وفي الشكل B يوجد تنبيه آخر ينحصر أبكر في الممر a ويتأخر في النقل أكثر في الممر b . يجد هذا التنبيه أن الممر a قد عاد إلى وضعه السابق بعد أن انتهى التنبيه فيه ويسير عائداً إلى الممر المشترك الداني . وإذا كان قادراً على المسير ثانية إلى الأمام عبر الممر ، فسيفعّل الممر المشترك القاصي بصورة مبكرة وإذا استمرت هذه الدورة فقد تحدث حركة سائرية أو تسرع قلب بعودة الدخول . فمثلاً في تسرع القلب الناجم عن عودة الدخول في العقد الأذينية البطينية يكون الأذين هو الممر المشترك ! الداني وحزمة هيس هي الممر المشترك القاصي مع توضع دورة عودة الدخول في العقدة الأذينية البطينية .
مقاربة المريض المشتبه أو المثبت إصابته باللانظمية
توجه القصة المرضية المأخوذة من مريض مشتبه أو مثبت لديه اضطراب نظم لكشف وجود مرض قلبي أو غير قلبي قد يؤدي إلى اضطراب النظم .
والأعراض الشائعة التي تدعو المصاب باضطراب النظم لمراجعة الطبيب هي الخفقان والغشي أو قبيل الغشي واسترخاء القلب الاحتقاني .
وتختلف قدرة المرضى على الشعور بعدم انتظام ضربات القلب أو بطئها أو سرعتها اختلافاً كبيراً ، فقد لا يكون لدى بعض المرضى أي فكرة عن وجود اضطراب نظم شديد بينما يشعر البعض الآخر بكل خارجة انقباض قد تحدث لديه .
بالإضافة لذلك ، قد يشكو بعض المرضى من خفقان بينما لا يوجد لديهم أي اضطراب في النظم يمكن كشفه أو يكون لديهم تسرع قلب جيبي فقط .
ومن الأعراض الشائعة عند المصايين باللانظمية السريعة أو البطئة الدوخة ولكنها قد تكون أيضاً من منشأ غير قلبي .
أما الغشي فهو الغياب المؤقت عن الوعي وله كذلك أسباب عديدة. قد تزيد اللانظمية من شدة استرخاء القلب الاحتقاني ، وعندما يشعر المريض بالخفقان فعلى الطبيب أن يعرف ما إذا كان المريض يشعر ببطء ضربات القلب أم بتسرع ضرباته أم بضربات منتظمة أو غير منتظمة ، وتحديد سرعتها وما إذا كان بدؤها وانتهاؤها فجأة أو تدريجيا .
يفيد الفحص السريري في معرفة وجود مرض قلبي مسبب وتمييز اضطراب النظم الموجود ، وقد توجد دلائل على افتراق أذينيبطى أثناء وجود اللانظمية ( كموجات المدفع المتقطعة في النبضان الوداجي أو اختلاف شدة الصوت الأول أثناء لانظمية سريعة ومنتظمة ) .
قد يكشف تخطيط القلب أثناء الراحة اللانظمية المحدثة للأعراض أو يقدم دلائل على وجود لانظمية سريعة ،كهجمة قصيرة من تسرع قلب بطيني عند مريض يشتكي من الغشي أو حدث لديه توقف قلب ناجم عن تسرع قلب بطبني مديد .
وكذلك يمكن الحصول على شواهد غير مباشرة من تخطيط القلب الكهربابي التي قد يكون لها دلالة على سبب اللانظمية ، كوجود موجة دلتا التي يجب أن تنبه الطبيب لإمكانية وجود متلازمة وولف باركنسون وايت سببا للانظمية .
كما قد يعطي تخطيط القلب الكهربائي دلائل على سبب اللانظمية كوجود نقص تروية قلبية مثبت بموجودات تخطيطية تدل على احتشاء عضلة قلبية .
يفيد تخطيط القلب الكهربائي المديد السيار ( هولتر ) Monitoring Holter في تقييم المرضى المشتبه بإصابتهم باللانظمية ، إذ يعطي معلومات عن عددها وشكلها وعلاقتها بأعراض المريض ويمكنه أن يشخص لانظمية غير مشتبه بها أو غير معروفة كما يفيد في تقييم تأثير علاج اللانظمية ويمكنه أن يسجل اللانظمية والمريض منهمك في أعماله اليومية الاعتيادية ، ويمكن أن يسجل التغيرات في موجة ORS , ST , T وقد يفيد في معرفة ما إذا كان الناظم الدائم يعمل بصورة جيدة أم لا .
تشاهد خلال التسجيل طويل الأمد بالهولتر بعض أضطرابات النظم الشائعة في الأشخاص الأسوياء والتي قد يكون لها أهمية سريرية .
قد تكون الأعراض قليلة ويصعب كشفها حتى بالتخيط المديد عند عديد من المرضى .
يمكن استعمال تخطيط القلب الكهربائي الجهدي لإظهار اللانظمية عند بعض المرضى ، فقد تزداد خوارج الانقباض البطينية والأذينية بالجهد عند بعض المرضى غير المصـابين بأي مرض يمكن كشفه ، ولكن يصاب مرضى نقص التروية القلبية بخوارج انقباضية بطينية أكثر عند وصولهم إلى سرعة قلب أقل وكذلك في المرحلة المبكرة من انتهاء الجهد .
تفيد الاستقصاءات الكهربائية الفيزيولوجية الباضعة وذلك بإدخال قثطار مسرى إلى القلب وتسجيل الفعالية الكهربائية من الأذين والبطين وحزمة هيس ، وبتنبيه الأذين أو البطين كهربائياً .
يمكن إحداث تسرع قلب فوق بطيني أو بطيني بالتنبيه الكهربائي المبرمج . ويمكن استعمال هذا الاختبار تشخيصياً لمعرفة وجود نوع خاص من اللانظمية أو لمعرفة آلية لانظمية معروف وجودها .
كما يمكن استعمال هذا الاختبار بالمعالجة لإنهاء تسرع قلب أو لمعرفة فعالية دواء معين أو أنواع أخرى من العلاج ومن المهم إجراء الاختبار الكهربائي الفزيولوجي للمصابين باللانظيمة السريعة المعندة إما لإجراء استئصال جراحي أو لتخريب بؤرة تسرع القلب أو الممرات الإضافية .
كما يجب إجراء الدراسة الكهريائية الفيزيولوجية للمرشحين لزرع ناظم خطا مضاد للتسرع أو زرع جهاز قالب للنظم ومزيل للرجفان ، وذلك للتأكد من آلية ومنشأ اللانظمية ومن فعالية وأمان هذا النوع من العلاج .
وقد تفيد الدراسة الكهربائية الفيزيولوجية في معرفة المصابين بسوء وظيفة العقدة الجيبية أو الإحصار الأذيني البطيني .
قد يفيد تخطيط القلب الكهربائي المجرى من المري كوسيلة تخطيطة غير باضعة في تشخيص اللانظميات . يدخل مسرى حوالي 40 سم من فوهة منخر المريض إلى المري ويسجل تخطيط الأذين وغالباً ما يمكن استعماله كناظم خطا للأذين .
قد تفيد المناورات العصبية الذاتية والدوائية في تشخيص اللانظيات . والمناورات المبهمية أكثرها استعمالاً ( كتمسيد الجيب السباتي ) والادروفونيوم أو إعطاء الفيرباميل لإبطاء النقل عبر العقدة الأذينية البطينية .
يجرى تمسيد الجيب السباتي والمريض بوضعية الاضطجاع . يمدد العنق إلى الوراء إلى أقصى حد ويدار العنق إلى الجهة البعيدة عن الجهة الممسدة ويطبق ضغط خفيف على الشريان السباتي في زاوية الفك ، إذا لم يحدث أي تغير ، يمكن أن يزاد الضغط مع حركة دورانية خفيفة لحوالي خمس ثوان تقريباً في جانب واحد ثم الجانب الآخر . يجب أن لا يضغط الجانبان معاً .
يجب إصغاء الشريان السباتي قبل تمسيده ، ويجب عدم إجراء التمسيد إذا سمح حفيف في السباتي .
تدبير اللانظميات القلبية
يجب أن تقرر أولاً ما إذا كانت اللانظمية بحاجة إلى معالجة ، إذ يجب تثبيط أي لانظمية قد تؤدي إلى هبوط ضغط عرضي وإلى موت مفاجئ .
وتقرر الحالة التي تحدث فيها اللانظمية ضرورة تطبيق المعالجة المزمنة أو طويلة الأمد فمثلاً ، لا يتطلب حدوث هجمة رجفان بطيني في سياق إصابة المريض باحتشاء العضلة القلبية الحاد بالضرورة معالجة مديدة بسبب قلة تكرارها ، لكن هنالك خطراً كبيراً من تحرر هجمة ألم رجفان البطيني التي تحدث دون احتشاء عضلة قلبية حاد .
وقد يصاب بعض المرضى بلانظمية تؤدي إلى أعراض مقعدة كالدوار والخفقان يجب معالجتها ولو أنها لا تشكل خطراً على الحياة .
إن اضطراب النظم الذي قد يتحمله جيداً مريض ذو قلب سليم ( كتسرع القلب الانتيابي فوق البطيني ) قد لا يتحمله مصاب بمرض قلبي ( كنقص التروية القلبية أو التضيق التاجي ) لذا يتطلب معالجة مناسبة ، ويصعب تقرير معالجة مصاب بلانظمية سريعة لا عرضية .
قد تكون بعض اللانظميات كالهجمات القصيرة من تسرع القلب البطيني اللاعرضي ، غير ضارة بحد ذاتها لكنها قد تكون طليعة للانظمية بطنية سريعة خطرة .
كما تزداد صعوبة تقرير المعالجة بوجود المضاعفات الناجمة عن أدوية اللانظمية والتي قد تهدد الحياة أحياناً .
من هذه المضاعفات زيادة شدة اللانظمية البطينية في 5 - 15 بالمائة من الحالات . ومع أن خطر الموت المفاجئ يزداد بوجود خوارج الانقباض البطينية أو النظم البطيني المنتبذ المعقد بعد احتشاء العضلة القلبية إلا أنه ليس من الواضح أن المعالجة بمضادات اللانظمية تخفف من زيادة هذا الخطر .
ويجب أن تؤخذ بالاعتبار العوامل التي تساهم في حدوث اللانظمية قبل البدء بالمعالجة المزمنة بالأدوية ، من هذه العوامل زيادة الديجتال ونقص بوتاسيوم الدم ونقص مغنزيوم الدم ونقص الأكسجـة و الانسمام الدرقي والاضطرابات الاستقلابية الشديدة الأخرى .
ويجب تصحيح استرخاء القلب الاحتقاني وفقر الدم والأخماج . وقد يفاقم التدخين من حدوث اللانظمية وكذلك تنـاول الكحول بكثرة والأطعمة أو الأشربة الحاوية على الكـافئين أو الثيوفيللن ، والإرهاق والانزعاجات النفسية وبعض الأدوية التي تصرف دون وصفة طبية ( كمضـادات الاحتقان الأنفي ) .
الأدوية Drugs :
إن التركيز العلاجي للأدوية المضادة لاضطراب النظم في المصل هو الذي يعطي التأثير الدوائي بدون مضاعفات عادة عند أكثر المرضى ، ولكن يجب أن تعدل جرعة الدواء وتركيزه في الدم لكل من المرضى .
وللتركيز الدوائي في الدم أهمية ثانوية إذا كانت الاستجاية للعلاج جيدة ودون أن تحدث أية مضـاعفات .
إن نسبة العلاجية إلى السمية ضعيفة نسبياً في أكثر الأدوية المضادة لاضطراب النظم ، ومن المهم جداً معرفة الحركية الدوائية لكل دواء لتجنب ارتفاع التركيز إلى الذورة السمية ومن ثم اتحفاضه .
ويمكن إعطاء أكثر أدوية اللانظمية بفواصل تساوي نصف العمر . الإطراحي للعلاج وبعد جرعة التحميل الأولية .
أما إذا أعطي العلاج بدون جرعة تحميل أولية ، بجرعات محددة الفواصل ، فيتعلق الوقت اللازم للوصول إلى مستوى دموي ثابت بنصف العمر الإطراحي .
ويصل إلى أربع وتسعين بالمائة من المستوى الدموي الثابت بعد فترة أربعة أنصاف العمر ، وإلى تسع وتسعين بالمائة بعد سبعة أنصاف العمر .
وينطبق نفس الشيء على نقص المستوى الدموي التدريجي عند إيقاف العلاج . لذا يتطلب العلاج ذو النصف العمر الطويل وقتاً أطول ليصل إلى المستوى الدموي الثابت ووقتا أطول لزواله في العلاج ذي نصف العمر الأقصر .
ومن المزعج إعطاء الأدوية ذات نصف العمر القصير بطريق الفم وذلك لتعدد الجرعات اللازمة .
ويمكن إعطاء بعض الأدوية ذات العمر القصير نسبياً بشكل مديد التأثير يطلق العلاج تدريجياً مما يؤدي إلى تركيز كافٍ في الدم لمدة أطول دون ارتفاع ذروة التركيز بعد إعطاء الدواء مباشرة .
ومن المهم معرفة الحركية الدوائية وتوزع وإطراح كل دواء ، فمثلأ قد يكون تركيز الليدوكائين في الدم عالياً بعد جرعة وريدية سريعة لكنه ينخفض بسرعة عندما يتوزع الدواء في الجسم .
وبعد أن يحدث هذا التوزع السريع في الجسم ، ينخفض مستوى الدواء تدريجياً خلال طور إطراح الدواء أو التخلص منـه ، وفي هذا الوقت يستقلب الليدوكائين في الكبد ، لذا ، لكي نتجنب التركيز العالي من الليدوكائين في العشر دقائق الأولى ولنتجنب الاتحفاض الذي يكون مستواه تحت الحد العلاجي في مرحلة توزع الدواء ، يمكن عند البدء بالمعالجة بالليدوكائين إعطاء الجرعة المبدئية مقمسة إلى جرعتين أو ثلاثة بفاصلة 5 - 10 دقائق عوضاً عن الجرعة الكبيرة الوحيدة .
يجب معرفة العضو المسؤول عن التخلص من دواء معين ، وهو الكلية أو الكبد عادة ، ويجب تعديل الجرعة في وجود سوء وظيفة هذا العضو .
ومن المهم معرفة النسبة المئوية للامتصاص المعوي لبعض الأدوية وذلك ، ( لتقييم الجرعة الفموية والجرعة الوريدية ، فمثلاً ، يمتص من الديجوكسين 80 بالمائة عن طريق الهضم بالمقارنة مع وجوده الوريدي بنسبة مئة بالمئة .
تنجم عن استقلاب بعض الأدوية مستقلبات لها أيضـاً فعـاليـة مضـادة لاضطراب النظم مثل : ن - استيل يروكائين أميد N - Acetyl Procainamide الذي هو المستقلب الفعال للبروكائين أميد .
وقد يكون من الضروري تعديل الجرعة الدوائية عند وجود التأثر الدوائي ، فمثلاً ، يزيد الكينيدين من تركيز الديجوكسـين في المصل .
قد تحدث تغيرات في الحركية الدوائية عند بعض مجموعات المرضى ، كنقص المتطلب من الليدوكائين عند كبار السن أو عند المصابين باسترخاء القلب الاحتقاني .
قد يحدث تفاوت في امتصـاص واستقلاب الدواء في المرض الناجم عن تنظيم خمائري ولادي يؤدي إلى الاستقلاب السريع لبعض الأدوية كالبروكائين أميد ( الأستلة السريعة ) وتتأثر فعالية استقلاب الأدوية بكميتها التي ترتبط ببروتينات المصل ويمكن لها أيضاً أن تؤثر في تفسيرالتركز الدوائي المصلي ، إذ أن كثيراً من المعايرات تعاير كلا الجزئين الحر والمرتبط بالبروتين من الدواء .
ومع أن الخواص الكهربائية الفيزيولوجية لكل دواء معروفة تجريبياً ، وكذلك فائدة دواء معين في نوع معين من اللانظمية أكثر من غيره ، فإن إعطاء أكثر أدوية اللانظمية تعتمد على التجرية والخطأ ، وقد تختلف حتى الزمر الدوائية المصنفة في صنف واحد في تأثيراتها السريرية والكهربائية الفيزيولوجية ، فإذا لم ينجح أحدها في مريض معين ، فقد يكون دواء آخر من نفس الزمرة فعالاً .
ومن المهم معرفة أن هذه التصانيف تفيد في هدف الاتصالات ولكن لا يمكن تطبيقها تماماً لأسباب عديدة . إذ لا تؤثر كل الأدوية الموضوعة في زمرة واحدة تأثراً متماثلاً تماماً ، كمـا أن لبعض الأدوية خواص تعود لأكثر من زمرة .
يعتمد التصنيف على التأثير الكهربائي الفنريولوجي التجريبي لألياف بوركنجي السليمة ، إذ قد يكون تأثير الدواء مختلفاً على النسج المريضة في الإنسان ، أو قد لا يكون لآلية تأثيرها دخل في تأثرها الكهربائي الفيزيولوجي المباشر .
وتلخص الجداول التالية أدوية اللانظمية الموجودة حالياً . ويلزم أن نتذكز أن المضاعفات الكامنة المهمة لأي من عوامل معالجة اللانظمية هي زيادة اللانظمية سوءاً .
تصنيف فون ويليامس (المعدل) لأدوية اللانظمية :
ينقص بصورة أساسية السرعة القصوى لارتفاع كمون الفعل ( الطور 0 ) :
آ ـ الكينيدين ـ البروكائين أميد ـ الديزوبيراميد
ب ـ الليدوكا ئين ـ الفينتوئين ـ التوكانيد ـ الميكسيليتين
ج ـ للفلاكانيد ـ الأنكانيد
تطيل الفعالية الودية :
البروبرانولول وحاصرات بيتا الأخرى
تطيل كمون الفعل بصورة رئيسية :
الأميودارون
البريتيليوم
تحصر التيار البطيء الداخل :
الفيرباميل وحاصرات الكالسيوم الأخرى
الصنف I :
الصنف II :
الصنف III :
الصنف IV :
أدوية اللانطميات ـ التأثيرات التخطيطية:
Q -T
QRS
P – R
سرعة العقد الجيبية
العلاج
\
\
\
\ ↑↓
ليدوكائين
↑
↑
↑ \ ↓
↑ \
كينيدين
↑
↑
↑ \
\
بروكائين أميد
↑
↑
\
↑ \
ديزوبراميد
↓ \
\
\
\
فينتوئين
↓ \
\
↑ \
↓
بروبرانولول
↑ \
\
↑ \
↓ \
يريتيليوم
\
\
↑
↓ \
فيرباميل
↑
\
↑ \
↓
أميودارون
↓ \
\
\
↓ \
توكانايد
↓ \
\
\
\
مكسيليتين
↑
↑
↑
↓ \
فليكانايد
↑
↑
↑
\
أنكانايد
أدوية اللانطميات ـ المضاعفات:
المضاعفات الأساسية
الدواء
الجملة العصبيـة المركزية : خدر ، نمل ، تخليط ذهني ، هذيان، ذهول ، سبات ، اختلاجا ت .
ليدوكائين
هبوط ضغط شرياني
الهضمية : غثيان ، إقياء ، ، قمه ، آلام بطنية
الكينينية : طنين ، فقدان السمع ، اضطرابات رؤية، تخليط ذهني، نفاس .
كينيدين
ذئبة حمامية محدثة دوائياً ، غثيان ،إقياء ، هبوط ضغط شريان، دُوام ، نفاس .
بروكائن أميد
تأثير مضـاد للكولين : انحباس بول ، إمسـاك ، تشوش رؤية ، زرق مغلق الزاوية ، استرخاء قلب احتقاني .
ديزوبيراميد
الجملة العصبية المركزية :رأرأة ، هزع ، نعاس ، ذهول .
غثيان ، قمه ، اندفاعات جلدية ، ضخامة لثة ، فقر دم كبير الكريات ، ضخامة عقد بلغمية.
اعتلال أعصاب محيطية ، فرط سكر الدم ، انخفاض كالسيوم الدم .
فينتوئين
بروبرانولول
هبوط ضغط قيامي .
ارتفـاع ضغط شرياني عابر ، تسرع قلبـي ، ازدياد سوء اللانظميات ( إطلاق بدئي للكاتيكولامينات ) ، غثيان وإقياء.
بريتيليوم
فيراباميل
الجملة العصبية المركزية : دوخة ، رجفة ، مذل ، هزع، تخليط ذهني
الهضمية : غثيان وإقياء.
توكانايد
فقد المحببات ، تليف رئوي ، ارتفاع الخمائر الكبدية ، ترسب دقيق في القرنية، تلون الجلد بالأزرق الرمادي ، فرط نشاط أو قصور درق ، غثيان ، إمساك ، قمه ، بطء قلب ، تفاقم اسـترخاء القلب ، ارتفاع مستوى الديجوكسين والكينيدين والبروكائين أميد في المصورة ، يزيد من فعالية الوارفارين .
أميودارون
الجملة العصبية المركزية : دوخة ، رجفة ، مذل ، هزع، تخليط ذهني
الهضمية : غثيان ،إقياء .
المكسيليتين
استرخاء قلب احتقاني ، سوء وظيفة العقدة الجيبية ،دوخة،تشوش رؤية ،تسرع قلب بطيني مستمر.
الفليكانايد
دوخة ،تشوش رؤية ،صداع ،تسرع قلب بطيني مستمر.
الأنكانايد
الليدوكائين Lidocaine :
إن لليدوكائين تجريبياً تأثيراً طفيفاً على الذاتية والناقلية ما لم يكن هنالك اضطراب سابق شديد فيها .
يؤثر الليدوكائين على النسج المعتمدة على القنيات السريعة ( العضلات الأذينية والبطينية ونسج هيس بوركنجي His - Purkinje Tissue ) ولا يؤثر عادة على النسج المعتمدة على القنيات البطيئة ( العقدة الجيبية والعقدة الأذينية البطينية ).
ويبدو أن لها التأثير الأكثر في تغيير الكهربائية الفيزيولوجية في النسج ناقصة التروية . نادراً ما ينجم عن الليدوكائين تأثيرات هيمودينمية مهمة سريرياً .
يستعمل الليدوكائين وريدياً فقط بسبب استقلابه السريع عند مروره الأولي من الكبد بالطريق الفموي .
ويخف استقلابه في كبار السن وفي المصابين بمرض كبدي وفي استرخاء القلب الاحتقاني والصدمة .
ويجب إنقاص الجرعة الداعمة بمقدار الثلث أو النصف بوجود نتاج قلب متخفض . قد ينقص إعطاء الدواء المديد بالوريد من تحمله ، لذا قد نحتاج لإنقاص جرعته بعد يوم أو أكثر من إعطائه .
وقد نصح بإعطاء الليدوكائين بالعضل من قبل أشخاص يعتنون بالمصاب باحتشاء عضلة قلبية حاد إسعافياً قبل وصوله إلى المستشفى ، لكن الطريق الوريدي هو الطريق المعتاد لإعطاء الليدوكائين .
ومما يجعل الليدوكائن ذا فائدة كبيرة مضادة للانظمية إمكانية الوصول إلى تركيز مصلي فعال واسع كما أنه يوجد فرق واسع بين جرعته الدوائية والسمية ولتأثره الهيمودينمي الخفيف .
يفيد الليدوكائين في معالجة أنواع عديدة من اللانطميات البطيبنية لكنه لا يفيد عادة في معالجة اللانظميات فوق البطينية .
ولا يزال هنالك جدل حول استعمال الليدوكائين وقائياً في احتشاء العضلة القلبية. ويعتبر الليدوكائين الدواء الوريدي الأول في معالجة اللانظميات البطينية .
ومع أن الليدوكائين قد ينقص الاستجابة البطينية عند بعض المصابين بمتلازمة وولف باركنسون وايت ورجفان أذيني إلا أنه عادة لا تأثير له أو أنه قد يزيد الاستجابة البطينية بوجود استجابة بطينية سريعة .
الكينيدين Quinidine :
يفيد الكينيدين في المعالجة المديدة للانظميات الأذينية والبطينية بطريق الفم . يؤثر الكينيدين تأثيراً خفيفاً على الذاتية الطبيعية ولكنه يثبط ذاتية الخلايا الشاذة .
وهو يزيد الناقلية والعصيان في أكثر النسج القلبية ، ويزيد من عتبة التنبيه في النسج الأذينية والبطينية . ومع أن تأثير الكينيدين المباشر هو إطالة النقل في العقدة الأذينية البطينية إلا أن تأثيره الحال للمبهم قد يقصر من مدة الناقلية ، ويكون تأثيره النهائي التوازن بين التأثيرين .
وللكينيدين تأثير حاصر لمستقبلات ألفا الأدرنرجية Alph-Adrenergic ، وبذا يمكنه أن يحدث انخفاض ضغط شرياني مهم وخاصة إذا أعطيت الموسعات الوعائية معه بنفس الوقت .
يمكن إعطاء هذا الدواء وريدياً ولكن ببطي شديد ، لا يمتص الكينيدين امتصاصاً كاملاً عند إعطائه عضلياً وقد يؤدي إلى نخر نسجي .
يطيل الكينيدين من برهة العصيان الفعالة للعضلات الأذينية والبطنية والطرق الإضافية . وقد يكون فعالاً في معالجة عودة الدخول في العقدة الأذينية البطنية والتسرعات الناجمة عن متلازمة وولف باركنسون وايت .
يمكن أن يقي الكينيدين من حدوث التسرعات فوق البطنية ليس بتأثيره على العصيان النسجي فقط ولكن بالوقاية من حدوث المركبات الأذينية أو البطينية المبكرة والتي يمكن لها أن تثير هذه اللانظميات 0
يمكن للكينيدين أن يزيل الرفرفة الأذينية أو الرجفان الأذيني في حوالي عشرة إلى عشرين بالمائة من المرضى ، وخاصة إذا كانت اللانظمية حديثة وكان حجم الأذينة سوياً .
وبما أن الكينيدين يبطئ سرعة الرفرفة الأذينية وله تأثير حال للمبهم على النقل في العقدة الأذينية البطينية ، لذا فقد يزيد من الاستجابة البطينية في المصابين بالرفرفة الأذينية ، لذا يجب معالجة المريض بالديجتال أو بالبروبرانولول أو بالفـرباميل لإبطاء السرعة البطينية قبل تطبيق الكينيدين .
يمكن إعطاء الكينيدين قبل محاولة قلب النظم الكهربائي في الرفرفة الأذينية أو الرجفان الأذيني وذلك بمحاولة قلب النظم كيميائياً ، كما قد يفيد في الحفاظ على النظم الجيبي عند عودته إما كيماوياً أو كهربائياً .
قد يؤدي الكينيدين إلى الغشي في 0.5 - 2 بالمائة من المرضى ، وقد يعزى غالباً إلى تسرع القلب البطيني ذي الأشكال العديدة الذي يسمى بانقلاب القمة Torsades de Pointes عند ترافقها بتطاول برهة QT .
تكون برهة T متطاولة عند كثير من المرضى المصابين بغشي الكينيدين ويتناولون الديجتال أيضاً . أما المعالجة الأساسية لغشي الكينيدين فهي إيقاف الدواء وعدم إعطاء أي علاجات شبيهة به .
وقد تجرب الأدوية التي لا تطيل برهة QT ، مثل الليدوكائين أو التوكانيد أو الفينتوئين أو الأدوية المشابهة .
تقصّر الأدوية التي تفعل الخمائر الكبدية كالفينوباربيتال أو الفينتوئين مدة تأثير الكينيدين بإزالته السريعة . يزيد الكينيدين من تركيز الديجوكسـين والديجيتوكسين في المصل .
البروكائين أميد Procainamide :
تشبه تأثيرات البروكائين أميد الكهربائية الفيزيولوجية ما هي عليه في الكينيدين ، إلا أن تأثير البروكائين أميد المضاد للكولين أقل من تأثير الديزوبيراميد والكينيدين .
ولمستقلبه الرئيسي ن - استيل بروكائين أميد ( NAPA ) تأثيرات كهربائية فيزيولوجية أخف من البروكائين أميد .
يرتفع مستوى أل NAPA في المصل أكثر من ارتفاع البروكائين أميد عند المصابين بالقصور الكلوي لذا يجب معايرتها عند هؤلاء المرضى للوقاية من الانسمام .
يوجد شكل صيدلاني بطيء الإطلاق يمكن إعطاؤه كل ست ساعات عوضاً عن كل 3 إلى 4 ساعات . أما جرعة الشكلين الصيدلانيين فواحدة .
يشبط البروكائين أميد من الانقباضية القلبية بالجرعات الكبيرة فقط . ويمكن أن يؤدي إلى توسع وعائي محيطي ربما بسبب تأثيره الحاصر للعقد .
تشبه استطبابات البروكائين أميد السريرية كثيرا استطبابات الكينيدين ، ومع تشابه تأثيراتهما إلا أنه قد يشبط اللانظمية التي تعند على أحدهما باستعمال الآخر . قد تحدث اضطرابات في النقل ولانظميات بطنية سريعة تشبه ما هي عليه إعطاء الكينيدين .
لا يزيد البروكائين أميد من مستوى الديجوكسين في المصل . وقد وصفت بإعطاء البروكائين أميد متلازمة تشبه الذئبية الحمامية الجهازية بحدوث آلام مفصلية والحمى والتهاب جنب وتأمور وضخامة كبد وانصباب تأموري نزفي مع سطام .
لا يصاب الدماغ والكليتان ولا تحدث عادة الاختلاطات الدموية . تحدث إيجابية أضداد مستضدات النواة NAA في 60 - 70 بالمائة من مستعملي البروكائين أميد لكن الأعراض السريرية تحدث بنسبة 20 - 30 بالمائة فقط وتراجع بعد إيقاف الدواء . ولا تعد إيجابية ANA مبرراً لإيقاف العلاج .
الديزوبيراميد Disopyramide :
تشبه تأثيرات الديزويراميد الكهربائية الفيزيولوجية ما هي عليه في الكينيدين والبروكائين أميد ، لكن تأثيره المضاد للكولين أشد من كليهما ، وليس له تأثير مضاد للودي .
للديزوبيراميد تأثير مثبط للعضلة القلبية ، لذا لا يعطى في وجود وظيفة قلبية غير سوية أو يعطى بحذر شديد .
تشبه استطبابات الديزوبيراميد في معالجة اللانظميات الأذينية والبطينيـة ما هي بالنسبة للكينيدين ، كما قد يؤدي إلى نقل 1 : 1 في الرفرفة الأذيبنية إذا لم يكن المريض مدجتلاً بصورة كافية . لا يغير الديزوبيراميد من استقلاب الديجتال .
الفينتوئين Phenytoin :
الفينتوئين دواء فعال في معالجة الاختلاجات الناجمة عن الجملة العصبية المركزية ، لكن فائدته في معالجة اللانظميات محدودة .
يؤدي إلى إزالة الذاتية الشاذة الناجمة عن الانسمام الديجتالي ، وتأثيره طفيف على ذاتية العقدة الجيبية وعلى النقل عبر العقدة الأذينية البطينية .
تشبه تأثيرات الفينتوئين الكهربائية الفيزيولوجية التجربية ما عليه في الليدوكائين . وتأثيره طفيف على الهيمودينمية القلبية .
قد يفيد الفينتوئين في معالجة اللانظميات الأذينية والبطينية الناجمة عن الانسمام الديجتالي ، لكن فعاليته أقل كثيراً في معالجة اللانظمية الناجمة عن أسباب أخرى .
التوكانيد Tocainide :
يشبه التوكانيد الليدوكائين ويقارب فعاليته الحيوية عن طريق الفم مئة بالمائة ، يفيد في معالجة اللانظميات البطينية السريعة ، ويبدو أن تأثيره أقل من تأثير الليدوكائين .
وقد قل استعماله كثيراً في الوقت الحاضر لإحداثه كثرة المحببات أحياناً .
حاصرات بيتا Beta Blockers :
سيبحث البروبرانولول كنموذج لحاصرات بيتا الأدرنرجية . وقد بحثت في الفصـل الثامن الاختلاطات الحركية الدوائية والانتقائية والتأثير المضاد والمؤازر .
يبطئ البروبرانولول إطلاق العقدة الجيبية ويطيل من الناقلية في العقدة الأذينية البطينية ( يزيد من برهة P - R ) ويطيل من فترة العصيان .
وتكون هذه التأثيرات شديدة إذا كانت سرعة القلب أو الناقلية عبر العقدة الأذينية البينية تعتمد على المقوية الودية أوإذا وجد سوء في وظيفة العقدة الجببية أو العقدة الأذينية البطينية .
لا يؤثر البروبرانولول بجرعاته العادية على العصيان أو الناقلية في جهاز هيس - بوركنجي ولا يتغير مركب QRS ، أو برهة QT .
ويبدو أن الفعالية الحاصرة بيتا للبروبرانولول مسؤولة عن فعاليته المضادة لاضطراب النظم ، إذ لا تظهر فعالية البروبرانولول المخدرة الموضعية ( أو التأثير المشابه للكينيدين ) إلا بجرعة تزيد عشر مرات عن الجرعة المحدثة لحصر بيتا .
يوجد اختلاف في تركيز المصل يين مريض وآخر ، ويعتمد في تقدير الجرعة الدوائية على الاستجابة الفيزيولوجية للمريض ، كتغير سرعة القلب أثناء الرأحة أو الوقاية من تسرع القلب الجهدي .
وإذا لم يؤثر أحد حاصرات بيتا في تثبيط اللانظمية فلن تؤثر الحاصرات الأخرى أيضاً . أكثر ما يستعمل البروبرانولول في معالجة التسرعات القلبية فوق البطينية ، ويمكن إبطاء التسرع الجيبي الناجم عن الانسمام الدرقي والقلق والتمرين بإعطاء البروبرانولول .
لا يؤدي البروبرانولول إلى زوال الرفرفة أو الرجفان الأذيني ، ولكن يمكن له أو بالمشاركة مع الديجتال أن ينقص الاستجابة البطينية بإطالة زمن النقل أو العصيان في العقدة الأذينية البطينية .
يمكن للبروبرانولول لوحده أو بالمشـاركة مع أدوية أخرى أن يقي من حدوث تسرعات القلب الاشتدادية الناجمة عن عودة الدخول والتي تستخدم العقدة الأذينية البطينية كطرف للمرور (( كالتسرعات القلبية الناجمة عن عودة الدخول في العقدة الأذينية البطينية أو التسرعات التبادلية ( المرتدة ) المترافقة مع متلازمة وولف باركنسون - وايت )) .
يفيد البروبرانولول في معالجة اللانظميات البطينية المترافقة بمتلازمة تطاول مسافة QT وانسدال الصام التاجي .
ولا يقي عادة من تسرعات القلب البطينية المزمنة المتكررة عند المصـابين بمرض قلبي بنقص التروية . وإذا لم يكن نقص التروية حاداً فقد يفيد الأسمولول بالوريد ، الذي هو حاصر بيتا سريع التأثير ونصف عمره حوالي تسع دقائق ، في إجهاض نوبة التسرع الاشتدادي فوق البطيني بسرعة التي هي عودة دخول في العقدة الأذينية البطينية .
البريتيليوم توسيليت Bretylium Tosylate :
يؤدي إعطاء البريتيليوم توسيليت في البدء إلى إطلاق مدخرات النورابينفرين من النهايات العصبيـة الأدرنرجيـة لكنـه يمنع إطلاق النورابينفرين بعد ذلك .
قد يؤدي الإطلاق البدئي للنورابينفرين إلى تفاقم بعض اللانظميات وإلى حدوث ارتفاع ضغط شرياني عابر .
ومع أن الخواص المضادة للانظمية قد تنجم عن حالة مشابهة لقطع الودي الكيميائي فقد تساهم الخواص الكهربائية الفيزيولوجية الأخرى في التأثير المضاد للانظمية للبريتيليوم .
لا يثبط البريتيليوم التقلص القلبي وليس له تأثير على المنعكس المبهمي . وقد يؤدي العلاج إلى هبوط ضغط بعد ارتفاعه البدئي ، ويكون هبوط الضغط هذا قياسياً عادة ويزول بوضعية الاضطجاع .
لا يمتص البريتيليوم جيداً بطريق الفم لذا يعطى وريدياً عادة . وقد ذكر أنه يمكن للبريتيليوم أن يزيل الرجفان البطيني بدون صدمة كهربائية .
يستطب البريتيليوم في اللانظميات البطينية المهددة للحياة التي لم تستجب للليدوكائين أو الأدوية الأخرى .
الفراباميل Verapamil :
لقد بثشت حاصرات الكالسيوم في الفصل الثامن ، وأكثر هذه الأدوية فعالية كمضاد لّلانظمية الفيرباميل ( وكذلك يفيد الدلتيازم ) .
لا يؤثر على الخلايا الطبيعية ذات التأثير السريع العضلات الأذينية والبينية وجهاز هيس بوركنجي ) ولكنه يؤثر على الخلايا المتعددة على القنيات السريعة إذا أصبحت غير طبيعية لإصابتها بمرض ما فيمكن للفيرباميل هنا أن يثبط الفعالية الكهربائية .
يؤدي إعطاء الفيرباميل إلى زيادة زمن الناقلية والعصيان في الأنسجة المعتمدة على القنيات البطيئة ( العقدة الجيبية والأذيبنية البطينية ) ، لذا يطيل الفيرباميل من برهة النقل الأذيني - حزمة هيس دون أن يؤثر على الناقلية بين حزمة هيس وألياف بوركنجي ودون أن يؤئر على برهة QRS .
قد تبطئ سرعة العقدة الجيبية لكنها لا تتغير بصورة مهمة في الحيوان السليم بسبب معاكستها بالتفعيل الودي الناجم عن التوسع الوعائي المحيطي .
لا يؤثر الفيرباميل بصورة مباشرة على عصيان العضلات الأذينية والبطينية أو على الطرق الإضافية .
يمكن تجربة المعالجة بالفرباميل والبروبرانولول معاً إذا كانت وظيفة القلب التقلصية طبيعية ، ولكن يجب مراقبة المريض جيداً ودورياً خشية حدوث استرخاء قلب أو بطء قلب محدث للاعراض بسبب حصر التأثير الودي الانعكاسي للتوسع الوعائي المحيطي بحاصرات القنيات البطئة .
يمكن للكالسيوم أو الإيزوبرترنول وريديا أن يعاكس مضاعفات الفيرباميل حتى زرع ناظم خطا مؤقت .
يعتبر الفيرباميل الدواء المختار لمعالجة تسرعات القلب الإنتيابية فوق البطينية المستمرة التي لم تنقلب إلى جيبي بالمناورات المبهمية كالتسرعات الإنتيابية التبادلية أو المرتدة التي تكون العقدة الأذينية البطينية أو الجيبية جزءاً من الحركة الدائرية .
يمكن أن يبطئ الفيرباميل الاستجاية البطينية في الرجفان الأذيني أو الرفرفة لكنه لا يقلب إلا عدداً قليلاً منهم إلى نظم جيبي . يمكن إعطاء الفيرباميل في تسرعات القلب الاشتدادية المترافقة باسترخاء قلب إذا ظن أن قلب النظم إلى جيبي يزيل استرخاء القلب .
يمكن أن يزيد الفيرباميل الاستجابة البطينية في الرجفان الأذيني الناجم عن متلازمة وولف باركنسون وايت ، ويعتبر استعماله مضاد استطاب نسبي في هذه الحالة . لا يفيد الفيرباميل عادة في اللانطميات البطينية المتكررة .
الأميودارون Amiodarone :
الأميودارون مضاد لاضطراب النظم كان يستعمل مبدئياً كموسع إكليلي ومضاد لخناق الصدر . وله طيف واسع في التأثير على اللانظميات فوق البطينية والبطينية .
ومع أنه يطيل من مسافة QT فقد يثبط اللانظميات في متلازمة تطاول مسافة QT . يفيد في عودة الدخول في العقدة الأذينية البطينية وفي تسرعات القلب التبادلية المرافقة لمتلازمة وولف باركنسون - وايت والرفرفة الأذينية والرجفان الأذيني وكذلك في اللانظميات البطينية السريعة .
يحدث التأثير المضاد لّلانظمية بعد عدة أيام من إعطائه بطريق الفم ولكن قد يحدث في وقت أبكر بإعطائه وريدياً .
يؤدي الأميودارون إلى إطالة مدة كمون الفعل والعصيان في كل الأنسجة القلبية ويمطئ من النظم الجيبي
ويبطئ النقل في العقدة الأذينية البطينية .
يطبق هذا العلاج فقط عند وجود أعراض شديدة أو عند وجود لانظمية مهددة للحياة أو عند إخفاق المعالجة المعتادة بسبب التأثيرات الجانبية العديدة لهذا ا لدواء .
الميكسيليتين Mexiletine :
يشبه الميكسيلتين الليدوكائين في كثير من تأثيراته الكهربائية الفيزيولوجية . يؤثر في اللانظميات البطينية السريعة وليس في فوق البطينية .
وقد يكون ذا فاثدة بالمشاركة مع النوع ( 1 ا ) من ادوية اللانظمية كالكينيدين . ويثبه في فعاليته ومضماعفاته التوكانيد .
ويشابه التوكانيد في أن تأثيراته السمية تبدأ عندما يتجاوز مستواه المصلي مستواه الدوائي بقليل ، لذا يجب عند استعماله أن يعاير مستواه في المصل بصورة دقيقة ومتكررة .
وقد يفيد بالاستجابة الجيدة لليدوكائن الوريدي معرفة المرضى الذين يمكن أن يستفيدوأ من المعالجة بالميكسيلتن بطريق الفم .
الفليكانيد :
يطبق الفليكانيد ألنقل بشدة في كافة الألياف القلبية لكنه يزيد من العصيان قليلاً ، ويشبط التقلصية ألعضلية بصورة متوسطة ، لذا يجب إعطاوه بحذر عند وجود استرخاء عضلة قلبية ، يفيد في اللانظمية البطيبية السريعة وخاصة في تشبيط ألتقبضات البطينية المبكرة أو رشات من تسرعات القلب البطينيةغيرالمستمرة .
يجب البدء بمعالجة اللانظمية البطينية السريعة في المستشفى مع مراقبة تخطيطية دائمة بسبب النسبة الكبيرة من تفاقم اللانظمية البطينية أو ظهور لانظمية بطينية جديدة عند بدء المعالجة ( يقدر حدوثها ب 5 - 25 بالمائة ) .
وأكثر ما تشاهد هذه اللانظمية المحدثة ( Promrrhythmias ) بالعلاج عند المصابين بلانظمية بطينية سريعة وسوء وظيفة العضلة القلبية والذين يتناولون جرعات أكبر من العلاج .
يجب أن لا تزاد الجرعة بفواصل أقل من أربعة أيام . ويفيد الفليكانيد فائدة كبيرة في تسرعات القلب الانتيابية الناجمة عن عودة الدخول والتي تستعمل طرق نقل إضافية ، وفي الرجفان الأذيني . هذا ولم يوافق رسمياً على استعماله الأخير .
الإنكانيد Encainide :
يشبه الإنكانيد الفليكانيد في تأثيره الكهربائي الفيزيولوجي .
وللإنكانيد عدد من المستقلبات الفعالة ، وأحدها أكثر فعالية من المركب الأصلي ويساهم في تأثياأته المضادة للانظمية ، وقد يكون الاختلاف في تحول الإنكانيد إلى مستقلباته الفعالة السبب في اختلاف تأثره بين مريض وآخر .
وللانكانيد تأثير خفيف على قوة انقباض العضلة القلبية . يمكن إعطاء هذا الدواء ثلاث مرات يومياً
لأن نصف عمر مستقلباته الفعالة طويل ويؤثر في اللانظميات البطينية وفوق البطينية السريعة بما فيها عودة الدخول للعقدة الأذينية البطينية وفي متلازمة وولف باركنسون وايت وفي الرجفان الأذيني .
ويشبه الإنكانيد الفليكانيد أيضاً في زيادته لسورات التسرعات البطينية ، ويجب أن لا تزاد الجرعة قبل مرور أربعة أيام بسبب طول نصف عمره

قلب النظم بالتيار المستمر وإزالة الرجفان
يعتبر قلب النظم أو إزالة الرجفان بالتيار المستمر الطريقة المثلى في إنهاء اللانظميات السريعة المؤدية إلى تدهور في الهيمودينمية ، والتي لا تستجيب للمعالجات الدوائية .
ويعني قلب النظم إجراء صدمة بالتيار المستمر ذات طاقة منخفضة عادة ومتزامنة مع مركب QRS المحدث باللانظمية السريعة .
ومن المهم جداً الترامن مع مركب QRS لتجنب إجراء الصدمة خلال عودة الاستقطاب ( على موجة T ) والتي قد تؤدي إلى رجفان بطيني .
أما إزالة الرجفان فهو تطبيق صدمة ذات طاقة عالية نسبياً وغير متزامنة لإنهاء الرجفان البطيني . تزول أغلب اللانظيميات السريعة فوق البطينية والبطينية بالصدمة الكهربائية ، ولكن قد لا يزول النظم الناجم عن زيادة الذاتية الشاذ وخاصة إذا ترافقت مع الانسمام الديجتالي .
يجب شرح هذا الإجراء للمريض ويجب إجراء فحص سريري كامل بما فيه جس جميع الشرايين قبل إجراء قلب النظم الانتقائي .
يجب أن تعاير المشعرات الاستقلابية ( غازات الدم والشوارد ) وأن يكون المريض صائماً لفترة بين 6 - 8 ساعات قبل إجراء الصدمة . يجب إيقاف الديجتال صباح يوم إجراء الصدمة .
يوجد خطر خفيف من الاختلاطات الناجمة عن الديجتال عند الذين يتناولونه دون دلائل سريرية على الانسمام الديجتالي .
يمكن إجراء التخدير بالباربيتوريات سريعة التأثير أو بالديازيبام . ويجب أن يفتح تسريب وريدي وأن تتوفر كافة أجهزة وأدوات الإسعاف القلبي .
تستر صفائح الصدمة بالمرهم الحاوي على الشوارد وتضغط الصفائح لتلتصق على جدار الصدر وتوضع إحدى الصفيحتين عند حافة اللوح الأيسر والأخرى فوق أعلى القص عند الورب الثالث ، أو توضع إحدى الصفيحتن في الورب الأول والثاني أيمن القص والأخرى في الورب الرابع والخامس على الخط الناصف للترقوة .
تنهي الصدمة باستعمال 25 - 50جول أكثر اللانظميات السريعة ما عدا الرجفان الأذينى الذي قد يحتاج إلى 100 - 400 جول . إذا أخفقت الصدمة بطاقة خفيفة في إنهاء اللانظمية يجب رفع الطاقة تدريجياً .
يجب ان تنهى كهربائياً تسرعات القلب المؤدية إلى مضاعفات خطيرة كهبوط الضغط الشرياني واسترخاء القلب الاحتقاني وخناق الصدر والتي لا تستجيب مباشرة للتدبير الدوائي.
يجب تجنب الصدمة الكهربائية ما أمكن في المصابين باللانظميات السريعة الناجة عن الانسمام الديجيتالي خوفاً من حدوث لانظمية سريعة معندة ومهددة للحياة. قد يفيد إعطاء الأدوية المضادة لاضطراب النظم قبل الإنهاء الكهربائي للانظمية للمحافطة على النظم الجيبي بعد قلب النظم.
تعاود أكثر اللانظميات وخاصة الرجفان الأذيني المزمن وقد يكون صعباً المحافطة على النظم الجيبي فيها .
قد يحدث رجفان بطيني عند إجراء الصدمة غير المتزامنة أو التي قد تكون متزامنة كاختلاط لقلب النظم الكهربائي ، وهنا يجب إزالة الرجفان كهربائياً مباشرة.
قد تحدث صمات محيطة وقد يحتاج المصابون بالرجفان الأذيني وخاصة من لديهم خطر إطلاق صمات غالباً ( كالتضيق التاجي والرجفان الأذيني الحديث ، وقصة صمة سابقة ، وصمام تاجي اصطناعي وتوسع بطين أو أذين أيسر واسترخاء قلب احتقاني ) إلى مميعات الدم لمدة أسبوعين قبل إجراء قلب النظم للتخفيف من خطر انطلاق الصمات.
ويجب أن تستمر مميعات الدم لأسابيع عديدة بعد الصدمة. وليس من الشائع ارتفاع الخمائر القلبية بعد الصدمة الكهربائية.
نواظم القلب الاصطناعية Cardiac Pacemakers :
تتألف نواظم القلب من أجهزة إما أن تزرع بصورة دائمة أو أن تطبق بصورة مؤقتة ، وتتألف هذه الأجهزة من مولد للنبض ومسرع كهربائي يوضع بالطريق الوريدي إما في البطين الأيمن أو في الأذين الأيمن أو كليهما أو أن يخاط مباشرة على سطح القلب أثناء العمل الجراحي.
تتولد إيزاعات كهربائية صغيرة من مولد النبض تنتقل عبر المسرى لتنتزع استقطاب الخلايا الموضعية إلى كمون العتبة مؤدية إلى نزعِ استقطاب الجوف بكامل .
تستعمل النواظم في معالجة اللانظميات البطيئة بالخاصة ولكن يمكن استعمالها في معالجة بعض اللانطميات السريعة.
وضعت خمسة رموز للنواظم لوصف نوعية النظم في أي جوف معين. تستعمل الرموز الثلاثة الأولى بصورة دائمة عادة بينما استعمال الاثنان الآخران اختياري.
يدل الحرف الأول على الجوف المفعل ( البطين = V ، الأذين = A ، الأذين والبطين D )
ويدل الحرف الثاني على الجوف الذي يلتقط الإيزاع ( البطين = V ، الأذين = A ، الأذين والبطين D ، ولا واحد = O )
ويدل الحرف الثالث على نوع الاستجابة. فالتي تشعر بالفعالية القلبية الذاتية والتي تثبط الناظم هي ( I ) والتي تحدث انطلاق الإيزاعات في فترة العصيان هي ( T ) والتي تؤدي إلى انقباض البطين استجابة لتفعيل الأذين والتي تثبط تنبه البطين بوجود ضربة بطينية طبيعية هي ( D ).
ويدل الحرف الرابع على برمجة الناظم . ويدل الحرف الخامس على كونه مضاداً للانظميات السريعة .
وأهم مميزات الناظم مزدوج الحجرة هو الحفاظ على التواقت الأذيني البطيني و/أو قدرته على زيادة سرعة البطين عند زيادة سرعة الأذين .
وقد وضع صمام أمان في الأنواع DDD و VDD حتى لا تتجاوز الاستجابة البطينية حداً محدداً لها بالناظم فيما لو حدثت لانظمية أذينية سريعة .
توجد مشكلة تحدث فقط قي الأنواع ثنائية الجوف ( VDD أو DDD ) هي أن زوال الاستقطاب البطيني الناجم عن الفعالية الأذينية المفعلة بالناظم قد يؤدي إلى تسرع قلب يكون الناظم وسيطاً لها ، فخلال تسرع القلب الذي يتوسطه الناظم .
يشعر الناظم بموجة P الراجعة التي تحدث بعد الضربة البطينية المفعلة أو بعد مركب بطيني مبكر مؤدية إلى تفعيل آخر للبطين بعد التأخر المبرمج بين الضربتين الأذينية والبطينية ( مقلدة التأخر الطبيعي للنقل في العقدة الأذينية البطينية ) ، ويمكن لهذه الضرية البطينية الأخيرة المفعلة أن تنتقل أيضاً إلى الأذين بالطريق الراجع محدثة موجة P يشعر بها الناظم مؤدياً إلى تفعيل آخر للبطين .
وإذا استمر ذلك ، حدث تسرع قلب مستمر متبادل أو مرتد يستعمل الناظم كذراع للنقل للأمام. لا تحدث هذه اللانظميات بالنواظم الجديدة المبرمجة جيداً وخاصة المبرمجة للعصيان الأذيني.
جدول يبين نواظم الخطا الشائعة :
طريقة العمل
الجوف المتحسس
الجوف المنبه
الرمز
نوع الناظم
ينظم بصورة دائمة
لا يوجد
V
VOO
بطيني غير مزامن
ينبه البطين ، ينهى عند حدوث QRS عفوية.
V
V
VVI
بطيني عند الطلب
ينبه الأذين ، ينهى عند حدوث P عفوية.
A
A
AAI
أذيني عند الطلب
ينبه البطين بعد موجة P التي يشعر بها الناظم ويصدر التنبيه بعد فترة تأخر اذيني بطيني مثبتة بالناظم،ينهى التنبيه البطيني بمركب QRS عفوي، لايوجد تنبيه أذيني.
A,V
V
VDD
متزامن مع الأذين
يحدث تنبه أذيني يتبعه تنبه بطيني بعد فترة تأخر معلومة للتنبه البطيني. ينهى التنبه الأذيني البطيني بمركب QRS عفوي ، لا يتحسس الناظم من موجة P
V
A,V
DV 1
الأذيني البطيني المتتابع
يحدث التنبيه البطيني بعد موجة P التي يشعر بها الناظم أو من التنبه الأذيني بعد فترة تأخر أذيني بطيني معلومة ، ينهى التنبه البطيني بموجة QRS عفوية ، وينهى التنبيه الأذيني بموجة P عفوية.
A,V
A,V
DDD
المتتابع المثالي
قد يكفي زرع ناظم بسيط VVI للمريض الذي يصاب أحياناً ببطء نبض عرض أو الذي لا يحتاج إلى هيمودينمية تامة ، ولكن من المهم الحفاظ على التواقت الأذيني البطيني الفيزيولوجي عند بعض المرضى .
قد يحافظ على زيادة سرعة القلب بالجهد إما بزرع ناظم ثنائي الجوف يتواقت تفعيله مع الأذينين ( مثلاً DDD ) أو بالناظم VVI الذي يشعر بالحوادث الفيزبولوجية كالجهد ويمكنه أن يزيد سرعة نظمه تبعا ًلذلك .
قد تتظاهر سوء وظيفة الناظم ب :
ا - إخفاقه في تفعيل القلب .
2 - اضطراب في حساسيته ( إما زيادتها أو انخفاضها ) .
3 - اضطراب في سرعة إطلاقه .
قد تكون سوء الوظيفة متقطعة غير ثابتة . وتغير كثير من النواظم من سرعتها عندما تقترب المدخرة من نهايتها .
المعالجات غيرالدوائية في اللانظميات السريعة
قد تفيد المعالجة الكهربائية أو الجراحية عند بعض المصابين باللانطميات السريعة البطينية أو فوق البطينية ، فيمكن لناظم الخطا الذي يفعله المريض أو يتفعل آلياً عندما يشعر الناظم بتسرع القلب مؤدياً إلى إطلاق تنبيه واحد أو عديد من التنبيهات الشديدة والمتزامنة إلى الأذين أو البطين أو إلى كليهما معاً لقطع دائرة تسرع القلب وإنهاء التسرع .
يجب إجراء تقييم كهربائي فيزيولوجي شامل وموسع قبل زرع الناظم لمعرفة طبيعة النظم النظم الأكثر أماناً ودقة في إنهاء التسرع .
الجدول التالي يبين المعالجة غير الدوائية للانظميات السريعة :
المثالب
الميزات
الاستطباب
المعالجة
المعالجة الفعالة في استطبابات ضيقة جداً
اجتناب مضاعفات الأدوية ، قد تكون المعالجة الفعالة الوحيدة لبعض المرضى
الوقاية من اللانظميات السريعة المعندة على المعالجة ( مثل تسرع القلب البطيني المترافق مع بطء قلب أو متلازمة تطاول QT )
الناظم الصنعي
تتطلب دراسة كهربائية فيزيولوجية لمعرفة فعاليتها. غير فعالة في تسرعات القلب البطينية السريعة أو الرجفان البطيني ، قد تفاقم اللانظميات عوضاً عن إنهائها
كما في سبق
إنهاء اللانظميات السريعة ( خاصة تسرعات القلب الانتيابية فوق البطينية أو الرفرفة)
اللانظميات ، قد يتطلب إعطاء أدوية وقد يحدث الغشي قبل أن تنهى اللانظمية
قد تكون الصدمة التي يحدثها لإزالة اللانظميات مزعجة
يتطلب جراحة وإعادة يتطلب فتح صدر
صمام أمان يعمل لإنهاء توقف القلب ولا ضرورة لإجراء صدمة كهربائية عبر الصدر
تسرع القلب البطيني أو الرجفان البطيني التي لا تستجيب للمعالجة الدوائية
قالب النظم ومزيل الرجفان المزروع
التثبيط الناجح لتسرعات القلب البطينية مخيب للآمال
تخريب العقد الأذينية البطينية يجعل المريض معتمداً على الناظم الصنعي
غير جراحية تتجنب مضاعفات الأدوية ، تخريب العقد الأذينية البطينية تجعل المريض معتمداً على الناظم الصنعي
تسرعات القلب البطينية أو فوق البطينية المقاومة للأدوية والتي يمكن معرفة بؤرة منشئها أو ممرها والتي يمكن الوصول غليها بالقثطار
استئصال بؤرة أو ممر اللانظمية بالقثطاء
خطر العمل الجراحي ( قليل (
تجنب الأعراض الجانبية للأدوية معالجة شافية
قطع الممر الإضافي في متلازمة وولف باركنسون وايت في الذين تحدث لديهم أعراض شديدة أو لانظمية مهددة للحياة في صغار السن عادة أو المعندين على العلاج
الجراحة
خطر العمل الجراحي ليست ناجحة في كل المرضة وقد لايستطيع المريض تحمل العمل الجراحي ليست فعالة بصورة تامة
تجنب أو تخفيف العلاج الدوائي إجراء مجازة إكليلية وقطع أم الدم في نفس الوقت
قطع أم الدم البطينية بتوجيه من الدراسة الكهربائية الفيزيولوجية لتسرعات القلب البطينية والتي تكون معندة على العلاج عادة
الجراحة
اللانظميات الخاصة
-اضطراب نظم العقدة الجيبية:
النظم الجيبي الطبيعي هو بدء تشكل الإيزاعات في العقدة الجيبية ، وسرعته في البالغين 60 - 100 ضرية في الدقيقة.
تكون موجة P موجبة في الاتجاهات I,II,aVF وسلبية في الاتجاه aVR . تقع سرعة انطلاق العقدة الجيبية تحت تأثير الجملة العصبية الذاتية إذ تزداد عند تنبيه الودي وتبطؤ عند تنبيه اللا ودي .
يشير تسرع القلب الجيبي إلى تسرع قلب من منشأ جيبي يزيد عن مائة ضربة في الدقيقة .
يحدث التسرع الجيبي في الشدات كالحمى وهبوط الضغط الشرياني والانسمام الدرقي وفقر الدم والقلق والجهد ونقص حجم الدم والصمة الرئوية ونقص التروية القلبية واسترخاء القلب الاحتقاني ، والصدمة والأدوية ( كالأتروبين والكاتيكولامينات وهرمونات الدرق والكحول والكافئين ) والالتهابات .
يركز فى المعالجة على السبب المحدث ، وقد يستعمل البرويرانولول عند ضرورة معالجة تسرع القلب الجيبي مباشرة .
يطلق بطء القلب الجيبي على نظم جيبي أقل من ستين ضربة في الدقيقة ، ويكون شكل موجة P سوياً لكنها تترافق غالباً بعدم انتظام جيبي. غالباً ما يحدث بطء قلب جيبي في صغار السن من البابغين وخاصة عند الرياضيين وأكثر مايحدث في الليل.
قد ينجم بطء القلب الجيبي عن حالات عديدة كضغط العينين وتحريكهما وزيادة الضغط داخل القحف والوذمة المخاطية وانخفاض الحرارة والأخماج والتغيرات التنكسية الليفية وتنبيه المبهم والإقياء وإعطاء الأدوية المقلدة لنظير الودي والأدوية الحاصرة لمستقبلات بيتا والأميودارون.
يكثر حدوث بطء القلب الجيبي والطور الحاد من احتشاء العضلة القلبية وخاصة الاحتشاء السفلي ، وليس من الضرورة معالجة بطء القلب الجيبي اللاعرضي.
وقد يفيد الأتروبين أو إذا دعت الضرورة ، الإيزوبروترنول إذا كان نتاج القلب منخفضاً أو إذا حدثت لا نظميات سريعة ناجمة عن بطء القلب.
لا يوجد دواء فعال وآمن يسرع القلب لمدة طويلة لذا فإن زرع ناظم خطا هو المعالجة المثلة لبطء القلب الجيبي المحدث للأعراض.
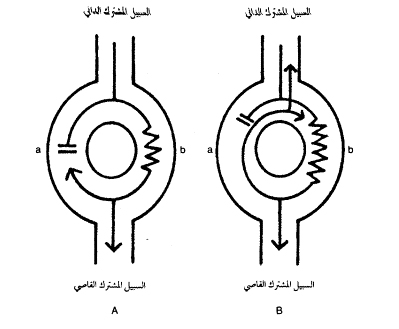
الشكل التالي يبين اضطراب نظم العقدة الجيبية:
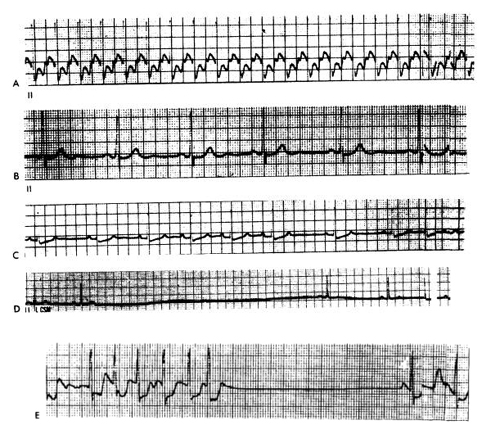
A تسرع قلب جيبي ( السرعة 150 ضربة/ بالدقيقة ) في مريض مصاب بنقص تروية قلبية حاد ، لاحظ وجود تزحل إلى الأسفل لقطعة ST .
B بطء قلب جيبي ( السرعة 46 ضربة/الدقيقة ) في مريض يتناول بروبرانولول .
C لا نظمية جيبية تنفسية . تتوافق التغيرات الدورية لسرعة القلب مع سرعة التنفس 12/دقيقة .
D فرط حساسية الجيب السباتي ، يؤدي التمسيد الحفيف للجيب السباتي الأيسر إلى توقف قلب لبرهة طويلة.
E متلازمة بطء - تسرع قلب . تحدث برهة طويلة إلى حد ما من توقف القلب قبل عودة النظم الجيبي وذلك عند انتهاء نوبة من رجفان أذيني .
يطلق عدم الانتظام الجيبي Sinus Arrhythmia على الاختلاف الطوري في طول الدورة الجيبية بأكثر من عشرة بالمائة ، ويبقى شكل موجة P طبيعياً .
يحدث عدم الانتظام الجيبي التنفسي عندما تقصر مسـافة P-P أثناء الشهيق نتيجة الثبيط الانعكاسي لمقوية المبهم ، وتطول أثناء الزفير . ويطلق اسم عدم الانتظام الجيبي اللا تنفسي على عدم الانتظام الذي لا علاقة له بالدورة التنفسية . الحالة لا عرضية عادة ولا ضرورة لمعالجتها .
أما في توقف العقدة الجيبية Sinus Pause وفي إحصار خروج العقدة الجيبية Sinoatrial Exit Block فيحدث إخفاق فجائي غير متوقع في حدوث موجة P .
ففي إحصار خروج العقدة الجيبية ، تكون مسافة P - P المحبطة ب P الغائبة من مضاعفات مسافات P -P ، مما يدل على أن الإيزاع الأذيني قد حدث ولكن لم يتقدم ويخرج إلى الأذين من خلال النسج المحيطة بالعقدة .
ويسمى هذا التوقف بتوقف العمَدة الجيبية إذا لم نجد العلاقة السابقة بين الضربات .
يمكن أن ينجم توقف العقدة الجيبية أو إحصار الخروج عن احتشاء العضلة القلبية والتغيرات التنكسية الليفية والانسمام الديجتالي وفرط مقوية المبهم .
وتوجه المعالجة إلى البحث عن السبب المحدث . لا لزوم للمعالجة إذا كان المرضى لا عرضيين . ويجب زرع ناظم خطا إذا حدثت الأعراض ولم تتحسن اللانظمية بمعالجة السبب المحدث .
أما صانع الخطا الأذيني المتجول Wandering Atrial Pacemaker فينجم عن انتقال ناظم . الخطا المسيطر من العقدة الجيبية إلى ناظم خفي آخر تدريجياً ويرافق بتغير في مسافات RR ومسافات PR وتغير في شكل P .
لا لزوم عادة للمعالجة إلا إذا حدثت أعراض من اللانظمية البطيئة .
تتصف متـلازمة فرط حسـاسيـة الجيب السبـاتي Hypersensitive Carotid Sinus Syndrome بتوقف في الفعالية الأذينية نتيجة توقف العقدة الجيبية أو إحصار خروج أذيني عندما يطبق ضغط خفيف على المستقبلات الضغطية في الجيب السباتي ، وقد يحدث إحصار أذيني بطيني أيضاً .
وقد لا يحدث نظم هروب وصلي أو بطيني كافٍ . ويعرف الثبيط القلبي بفرط حساسية الجيب السباتي بتوقف بطين لمدة أكثر من ثلاث ثواني أثناء تنبيه السباتي .
ويعرف التثبيط الوعائي بفرط حساسية الجيب السباني بانخفاض في الضغط الشرياني الانقباضي حوالي 30 - 50ملم من الزئبق دون حدوث بطء في القلب ، يحدث نفس الشيء عادة إذا أعيد تمسيد الجيب السباتي .
والمعالجة هي زرع ناظم خطا ساهم عند وجود الأعراض (ويجب وضع مسرى بطيني إذ غالباً ما يترافق البطء الجيبي مع إحصار أذيني بطيني ) .
ولا يفيد الأتروبين أو ناظم الخطا في الوقاية من تظاهرات التثبيط الوعائي لفرط حساسية الجيب السباتي . وقد يحتاج إلى قطع تعصيب الجيب السباتي في فرط حساسية الجيب السباتي المحدثة للثبيط الوعائي .
يطلق اسم العقدة الجيبية المريضة Sick Sinus Syndrome على حالات مختلفة من شذوذات العقدة الجيبية والعقدة الأذينية البطينية والتي تحدث لوحدها أو معاً .
وتتضمن هذه :
1 - بطء قلب جيبي مستمر غير دوائي المنشأ وغير ملائم للحالة الفيزيولوجية .
2 - توقف العقدة الجيبية أو إحصار الخروج .
3 - شذوذ في الناقلية في كل من العقدة الجيبية والأذينية البطينية .
4 - تناوب بين لانظمية أذينية سريعة وبين نظم أذيني أو بطيني بطء ( متلازمة بطء /تسرع القلب ) .
قد تترافق متلازمة العقدة الجيبية المريضة بشذوذ نقل في العقدة الأذينية البطينية أو ألياف هيس - بوركنجي .
وإذا كانت الأعراض من اللانظمية البطينية فمن الملائم زرع ناظم خطا اصطناعي وغالباً ما يشرك زرع ناظم الخطا مع العلاج الدوائي للانظمية السريعة .
تسـاهم التسرعات القلبية الناجمة عن عودة الدخول في العقدة الجيبية Sinus Nodal Re - Entrant Tachycardia في 5 - 0 1 بالمائة من التسرعات الانتيابية فوق البينية .
ويفترض أن آليتها هي عودة الدخول بين العقدة الجيبية وبين النسج المحيطة بها مما يؤدي إلى تسرع قلب يكون عادة بين 130 - 0 4 1 دقة بالدقيقة ، وتكون موجة P مماثلة تماماً لموجة P الجيبية .
قد يحدث إحصار أذيني بطيني دون أن يؤثر على التسرع ، قد يبطئ تنبيه المبهم من التسرع ثم يوقفه بتأثره على نسيج العقدة الجيبية .
يمكن إحداث التسرع وإيقافه بضربة أذينية باكرة أثناء الدراسة الكهربائية الفيزيولوجية . يفيد في معالجته البروبرانولول والفيرباميل والديجتال .
اضطراب النظم الأذيني Atrial Rhythm Disturbances : تتصف المركبات الأذينية المبكرة ( PAC'S ) بموجة P مبكرة يختلف شكلها غالباً عن موجة P الجيبية .
وقد يتلو الضربة الأذينية التي تحدث مبكرة جداً في الانبساط ، أما مركب QRS ، شاذ ( زوغان ) أو بدون أي مركب QRS ، ( ضربة أذينية مبكرة غير منتقلة ) .
وبصورة عامة كلما قصرت المسافة من آخر مركب QRS إلى موجة P كلما طالت مسافة P - R بعد الضربة الأذينية المبكرة .
والضربات الأذينية المبكرة أقل إحداثاً لفترة معاوضة كاملة من الضربات البطنية المبكرة. الضربات الأذينية المبكرة كثيرة الحدوث عند الأسوياء لكنها قد ترافق بعض الحالات المرضية كالأخماح والالتهابات ونقص التروية القلبية والشدة النفسية والتدخين وتناول الكحول والكافئين وقد تكون مقدمة للانظمية سريعة فوق بطبنية مستمرة .
لا لزوم للمعالجة إلا إذا أصبحت عرضية أو سببت لانظمية سريعة .
تكون سرعة الأذين في الرفرقة ألأذينية Atrial Flutter يين 0 5 2 - 0 35 في الدقيقة ، وتكون سرعة البطين نصف سرعة الأذين عادة .
وإذا زاد الحصار الأذيني البطيني عن 2 - 1 بدون إعطاء أدوية فإنه يدل على اضطراب في النقل الأذيني البطيني .
يمكن أحيانا حدوث نقل 1 - 1 في الأطفال وعند وجود النقل المتسارع ( كمتلازمة وولف باركنسون وايت ) وفي الانسمام الدرقي .
ويمكن أن تنقص بعض الأدوية كالكينيدين والبروكائين أميد والديزوبيراميد ، من سرعة الأذين إلى حوالي 200 بالدقيقة مما يزيد من خطر الناقلية 1 - 1 .
تبدو الفعالية الأذينية كأسنان المنشار المنتظمة بدون وجود خط سواء كهربائي بين موجات الرفرفة . غالباً ما تكون موجات الرفرفة مقلوبة في الاتجاهات III , aVF ، II .
قد تكون الاستجاية البطينية للرفرفة الأذينية غير متتظمة ، وغالباً ما تكون من طبيعة وينكباخية أو منتظمة .
غالباً ما تترافق الرفرفة الأذينية المزمنة بمرض قلبي سابق ، ولكن قد تحدث الرفرفة الأذينية الانتيابية بغياب أي مرض قلبي عضوي .
قد تترافق الحالات السمية أو الاستقلابية كالانسمام الدرقي والكحولية والتهاب التأمور ، بالرفرفة الأذينية .
نسبة الإصابة بالصمات المحيطة أقل في الرفرفة الأذينية منها في الرجفان الأذيني ، ربما بسبب وجود الانقباض الأذيني .
يؤدي تمسيد الجيب السباتي إلى إبطاء الاستجاية البطينية لكنه لا يؤدي إلى زوال اللانظمية . يعيد قلب النظم الكهربائي ( أقل من 50جول ) النظم إلى نظم جيبي عادة .
أما إذا حدث رجفان أذيني فتجرى صدمة أخرى وبقدرة كهربائية أعلى . يمكن إزالة الرفرفة الأذينية بتنبيه الأذين السريع بناظم خطا ، ولكن قد ينقلب نظم بعض المرضى إلى رجفان أذيني عوضاً عن النظم الجيبي .
ومع هذا ، فإن السيطرة على الاستجابة البطينية أسهل في الرجفان الأذيني .
يؤدي إعطاء الفيرباميل وريدياً أو البروبرانولول أو الديجتال إلى إبطاء الاستجابة البطينية للرفرفة وقد يعيد النظم إلى الجيبي في حالات قليلة .
قد تزيل أدوية اللانظمية من النوع الأول كالكينيدين والليدوكائين والديزوبيراميد ، الرفرفة الأذينية لبعض المرضى وتكون غالباً فعالة في الوقاية من عودتها .
لا يجوز إعطاء هذه الأدوية ما لم يبطؤ النقل في العقدة الأذينية البطيبية إذ يؤدي إبطاء سرعة الرفرفة الأذينية مع تأثير الكينيدين أو الديزوبيراميد الحال للمبهم إلى ناقلية 1 - 1 في العقدة الأذينية البطينية.
يتصف الرجفان الأذيني. Atrial Fibrillation بفعالية أذينية غير منتظمة وبدون انقباض أذيني فعال . ويبدي تخطيط القلب الكهربائي خط سواء غير منتظم مع تموجات مختلفة الارتفاع .
يوجد عدم انتظام غير منتظم في الاستجابة البطينية وتكون سرعة هذه الاستجابة عند غير المعالجين مع عقدة أذينية بطينية سليمة بين 0 0 1 - 160 ضربة بالدقيقة .
إن إبطاء الاستجابة البطينية أسهل في الرجفان الأذيني منه في الرفرفة الأذينية وذلك نتيجة الأعداد الكبيرة من التنبيهات التي تصل إلى العقدة الأذيبنية البطينية منقصة عدد التنبيهات التي تصل إلى البطين .
غالباً ما يترافق الرجفان الأذبنب المزمن بمرض قلبي بينما يمكن أن يحدث الرجفان الأذيني الانتيابي في قلوب طبيعية .
ينجم الرجفان الأذيني عادة عن المرض القلبي الرثوي ( وخاصة في إصابة الصمام التاجي ) واعتلال العضـلة القلبية والمرض القلبي بارتفاع الضغط الشرياني والصمة الرئوية والتهاب التأمور والمرض القلبي الإكليلي والانسمام الدرقي أو استرخاء القلب بأي سبب .
قد تؤدي نوبة من الرجفان الأذيني إلى انكسار المعاوضة بوجود وظيفة قلبية على الحدود خاصة بوجود التضيق التاجي والتضيق الأبهري .
يوجد خطر كبير من انطلاق صمات جهازية بوجود رجفان أذيني مزمن وخاصة عند وجود إصابة الصمام التاجي .
يبدو أن قطر الأذينة اليسرى عند المصاب بالرجفان الأذيني الانتيابي أصغر ، وكذلك فإن قلب النظم كهربائياً سهل . يبدي الفحص السريري للمصاب بالرجفان الأذيني اختلافاً في شدة الصوت الأول وغياباً في موجة a في النبض الوريدي الوداجي ونظماً بطينياً غير منتظم .
قد نشاهد نقصاً في النبض خاصة إذا كان النظم البطيني سريعاً ، إذ تكون سرعة البطين في القمة أسرع من النبض المحيطي نتيجة إخفاق كثير من الانقباضات البطينية بإحداث نبض محيطي مجسوس .
وقد يبدو الرجفان الأذيني مع استجابة بطنية سريعة منتظماً في الوهلة الأولى ، لكن القياس الدقيق يكشف عدم الانتظام، ويجب عند الانتظام الحقيقي للنبض أن يفكر في حدوث انقلاب النظم إلى جيبي أو رفرفة أذينية أو نظم وصلي أو تسرع قلب بطيني ( قد يكون النظمان الأخيران من تظاهرات الانسمام الديجتالي ) .
يجب معالجة الأسباب المحدثة للرجفان الأذيني كالانسمام الدرقي والتضيق التاجي والصمة الرئوية والتهاب التأمور .
وإذا ترافق حدوث الرجفان الأذيني بتدهور حاد في الهيمودينمية القلبية فيجب قلب النظم كهربائياً ( ويتطلب ذلك عادة 0 0 1 - 0 20 جول ) .
أما في غياب انكسار المعاوضة فيجب معالجة المريض بالديجتال للمحافظة على سرعة قلب طبيعية في القمة أثناء الراحة ما بين 60 - 80 ضربة في الدقيقة وألا تتجاوز 0 0 1 ضربة بالدقيقة بعد الجهد المتوسط .
قد يفيد أحياناً إضافة حاصرات بيتا أو حاصرات الكالسيوم لإبطاء الاستجابة البطينية ، وقد يفيد الكينيدين أو النوع الأول من أدوية اللانظمية إما لقلب الرجفان الأذيني إلى نظم جيبي أو للمحافظة على النظم الجيبي بعد قلبه كهربائياً .
وأكثر المرضى في الحفاظ على النظم الجيبي بعد المعالجة بالصدمة الكهربائية هم الذين مضى على حدوث الرجفان الأذيني لديهم مدة أقل من سنة أو إذا كانت الأذينة اليسرى غير متضخمة بشدة لديهم .
ولا يزال هنالك جدل حول استعمال المميعات الدموية ، لكنها تستطب استطباباً جازماً قبل محاولة قلب النظم دوائياً أو كهربائياً عند وجود خطر انطلاق صمة كوجود تضيق تاجي أو صمة سابقة أو صمام تاجي اصطناعي أو ضخامة عضلة قلبية ، ويجب إعطاء المميعات لمدة لا تقل عن أسبوعين قبل محاولة قلب النظم وأن يستمر استعمالها مدة لا تقل عن أسبوعين بعد ذلك .
لا يزيل نظم الأذين السريع بالناظم الاصظاعي الرجفان الأذيني . أما في تسرع القـلب الأذيني مع إحصـار أذيني بطيني فتكون سرعة الأذين عادة بين 150 - 0 20 ضربة بالدقيقة مع وجود درجات مختلفة من النقل الأذيني البطيني .
وغالباً ما يكون هذا النظم مترافقاً مع زيادة جرعة الديجتال ، وأكثر ما يحدث بوجود إصابة قلبية عضوية شديدة كالمرض القلبي الإكيلي أو القلب الرئوي أو الانسمام الديجتالي .
يكون خط السواء الكهربائي موجوداً بين موجات P وذلك بالمقارنة مع الرفرفة الأذينية . يجب إجراء التمسيد السباتي بحذر شديد عند من يشتبه بإصابتهم بانسمام ديجتالي .
أما إذا لم يكن المريض يتناول الديجتال فيمكن معالجة هذا النظم بالذيجتال لإبطاء الاستجابة البطينية ، ويمكن بعد ذلك إضافة الكينيدين أو الديزوبيراميد أو البروكائين أميد .
أما إذا حدث هذا النظم لمريض يتناول الديجتال فيجب الاشتباه بالانسمامٍ الديجتالي . تكون الاستجابة البطينية غير سريعة عادة وغالباً ما يكون إيقاف الديجتال كافياً للمعالجة.
يتصف تسرع القلب الأذيني المشوش أو متعدد البؤر بسرعة أذينية 0 0 1 - 130 دقة بالدقيقة مع اختلاف شديد في شكل موجة P وعدم انتظام في المسافات بين P - P غالباً ما يحدث في المصابين بمرض رئوي أو السكريين أو في كبار السن ، وهذا النظم يتطور في النهاية إلى رجفان أذيني.
لا يفيد الديجتال في هذه اللانظمية غالباً ، وتوجه المعالجة إلى السبب المحدث .
2-اضطراب النظم في الوصل الأذيني البطيني :
إذا أخفق الناظم فوق البطيني فقد يأخذ مكان نظم هروب وصلي بسرعة 35 - 60 ضربة بالدقيقة .
يكون نظم الهروب الوصلي متنظماً ، ولكن قد يزيد من سرعته تدريجياً في بدء حدوثه ( حادثة التحمية أو التسخين ) .
قد يترافق النظم الوصلي بموجة P راجعة لكل مركب QRS أو قد يحدث افتراق أذيني بطيني .
تنشأ الضربات الوصلية المبكرة Prepature ,Junctional Complexes من الوصل لأذيني البطيتي وغالباً ما توجد موجة P راجعة ولكنها قد تمنع بوجود موجة P الجيبية . لا حاجة لمعالجتها عادة .
يسمى النظـم الوصـلي المنتظـم الذي تزيد سرعته عن 60 ضربة بالدقيقة ( عادة بين 70 - 130 ضربة بالدقيقة ) بالنظم الوصلي المتسارع أو تسرع القلب الوصلي اللا انتيابي .
يبدأ هذا النظم تدريجياً وينتهي تدريجياً لذا سمي لا انتيابياً . وآليته بزيادة الذاتية .و قد نجد موجة P راجعة وقد يحدث افتراق أذيني بطيني .
غالباً ما يحدث تسرع القلب الوصلي اللا انتيابي بوجود مرض قلبي كاحتشاء العضلة القلبية السفلي الحاد والتهاب العضلة القلبية والحمى الرثوية الحادة أًو بعد عملية قلب مفتوح ، أما أ كثر الأسباب إحداثاً له فهو زيادة الديجيتال . توجه المعالجة نحو السبب المحدث .
تسرعات القلب الانتيابية فوق البطينية ( PSVT's ) تسرعات منتظمة تبدأ و تنتهي فجأة ، وتنجم عن آليات مختلفة ، أماأكثرها شيوعاً فهو عودة الدخول بالعقدة الأذينية البطينية ( حوالي ستين بالمائة من الحالات ) وكذلك عودة الدخول الأذيني البطيني الذي يستخدم ممراً إضـافياً خفياً ( حوالي 30 بالمائة من الحالات ) .
أما عودة الدخول في العقدة الجيبية وعودة الذخول داخل الأذينية وتسرع القلب الأذيني الذاتي فتشكل النسبة الباقية من تسرعات القلب الإنتيابية فوق البطينية.
تتصف عودة دخول العقدة اِلأذينية البطينية بوجود مركبات QRS ، ضيقة ( ما لم يحدث زوغان وظيفي ) وبالبدء والانتهاء الفجائيين والانتظام وتكون سرعته بين 0 5 1 - 0 25 ضربة بالدقيقة .
تبطؤ السرعة بتمسيد السباتي قليلاً وإذا زالت بالتمسيد فإنها تزول فجأة . تحدث عودة الدخول في العقدة الأذينية البطينية دون وجود مرض قلبي عضوي .
تختلف الأعراض تبعاً لشدة التسرع ولوجود مرض قلبي عضوي ، وقد يكفي التطمين والراحة والمهدئات لإنهاء النوبة في بعض المرضى ، وقد تنتهي النوية بتنبيه المبهم بإجراء مناورة فالسالفا Valsalva أو تمسيد الجيب السباتي أو إثارة الغثيان ، ويجب إعادتها بعد إعطاء الأدوية .
وينهي إعطاء الفيرباميل 5 - 10 ملغ بالوريد ، النوبة في برهة دقيقتين في أكثر من 90 بالمائة من الحالات ، وهو المعالجة المختارة عند إخفاق تنبيه المبهم .
وقد ينهي إعطاء الأدروفونيوم كلوريد ، وهو مثبط للكولين استراز سريع التأثير ، عودة الدخول في العقدة الأذيبنية البطينية ويعطى بالوريد يحرعة 10 ملغ بعد إعطاء جرعة تجريبية بمقدار 1 ملغ .
يجب أن يستعمل الأدروفونيوم بحذر عند المصابين بهبوط ضغط شرياني أو آفة صدرية مشنجة للقصبات .
يمكن إعطاء البروبرانولول وريدياً ولكن يجب أن يستعمل بحذر عند المصابين باسترخاء قلب احتقاني أو آفة رئوية مزمنة .
يمكن استعمال الديجوكسين وريدياً أيضاً لكن بدء تأثيره أطول . وإذا حدث تدهور في الهيمودينمية القلبية نلجأ عند ذلك إلى قلب النظم كهربائياً باستعمال طاقة قليلة .
وقد يفيد في إعادة النظم أيضاً وضع ناظم اصطناعي وقد يتطلب استعمال النوع الأول من أدوية اللانظمية كالبروكائين أميد أو الكينيدين أو الديزوبيراميد لإنهاء النوبة عند بعض المرضى ولكن أكثر ما تستعمل هذه الأدوية في الوقاية من عودة النوب .
قد تنتهي رافعات الضغط كالفينيل إفرين أو الميتارامينول عودة دخول العقدة الأذينية البطينية بإحداثها تنبيه مبهم انعكاسي لكن استعمالها ليس شائعاً .
يعتبر الديجتال الدواء الأول أامختار للمعالجة المزمنـة ، أما إذا أخفق فيمكن عندها استعمال الفيرباميل أو البروبرانولول أو الكينيدين أو الفيليكينيد .
أما إذا عندت التسرعات على المعالجة فقد يلزم زرع ناظم مضاد لتسرعات القلب أو اللجوء إلى الجراحة .
قد يتسبب التسرع القلبي الانتيابي فوق البطيني PSVT عن استعمال ممر راجع خفي ولا يمكن كشف وجود هذا الممر عند وجود النظم الجيبي نتيجة عدم وجود نقل إلى الأمام في هذا المحور ، لذا لا توجد تظاهرات تخطيطة تدل على وجود متلازمة وولف باركنسون وايت .
ومع هذا ، فإن آلية التسرعات هي نفسها التي تحدث في أكثر المصابين بمتلازمة وولف - باركنسون - وايت وذلك بمرور النقل إلى الأمام عبر العقدة الأذينية البطينية والنقل الراجع عبر الحزمة الإضافية .
وبما أن التنبيه يحتاج إلى وقت أطول نسبيا ليمر من النسيج البطيني إلى الحزمة الإضافية عائدأً إلى الأذين ، فتقع موجة P الراجعة بعد إنتهاء مركب QRS ،وعادة في قطعة ST أو في بدء موجة T ، ويتميز هذا عن التسرعات الناجمة عن عودة الدخول في العقدة الأذينية البطينية بأن موجة P هنا تكون إما ضمن مركب QRS ، أو بعده مباشرة ، ولكن قد يطول زمن النقل الراجع أحياناً في عودة الدخول الأذينية البطينية .
تكون سرعة القلب أعلى إلى حد ما من التي لعودة الدخول في العقدة الأذينية البطينية ( حوالى 200 ضربة بالدقيقة أو أكثر ) ، ولكن يحدث كثير من التداخل بينهما .
ومن الاختبارات العلاجية المقبولة لإنهاء النوبة المناورات المبهمية أو الفيرباميل أو الديجتال التي تطيل النقل والعصيان في الحزمة الإضافية ( كالكينيدين والفليكانيد ) والأدوية التي توثر في ناقلية العقدة الأذينية البطينية .
3-متلازمة التنبيه المبكر :
يحدث التنبه المبكر عندما يتفعل البطين بوقت أبكر بما هو متوقع عند استعمال الجهاز الناقل الطبيعي .
توجد أنواع عديدة من شواذ الاتصال الأذيني البطني ، وأهمها حدوثاً متلازمة وولف - باركنسون - وايت التي هي اتصال بين الأذين والبطين بممر أذيني بطيني إضافي ( حزمة كنت ) والتي تؤدي إلى نقل أذيني بطيني أسرع من الجهاز الناقل الأذيني البطيني الطبيعي .
يتفعل جزء من البطين عبر ألممر - الإضافي وذلك قبل أن يتفعل باقي البطين بالجهاز الناقل الأذيني البطيني الطبيعي .
ويكون مركب QRS ، الناتج اندماجاً يين كل من الممرين الأذيني البطني (الطبيعي والشاذ )، لذا تكون مسافة PR قصيرة عادة ( أقل من 0.12 من الثانية) وتطول مدة QRS أكثر من 0.12 من الثانية
   
يتبع مع
أمراض عضلة القلب والتأمور
 

|












 جديد مواضيع قسم المنتدى الطبي - Medical Forum
جديد مواضيع قسم المنتدى الطبي - Medical Forum
 LinkBacks (?)
LinkBacks (?)




















 العرض العادي
العرض العادي




